腎代替療法について
- 腎臓機能不全つまり末期腎不全に至ると、腎代替療法を行わないと生命維持が困難となります。
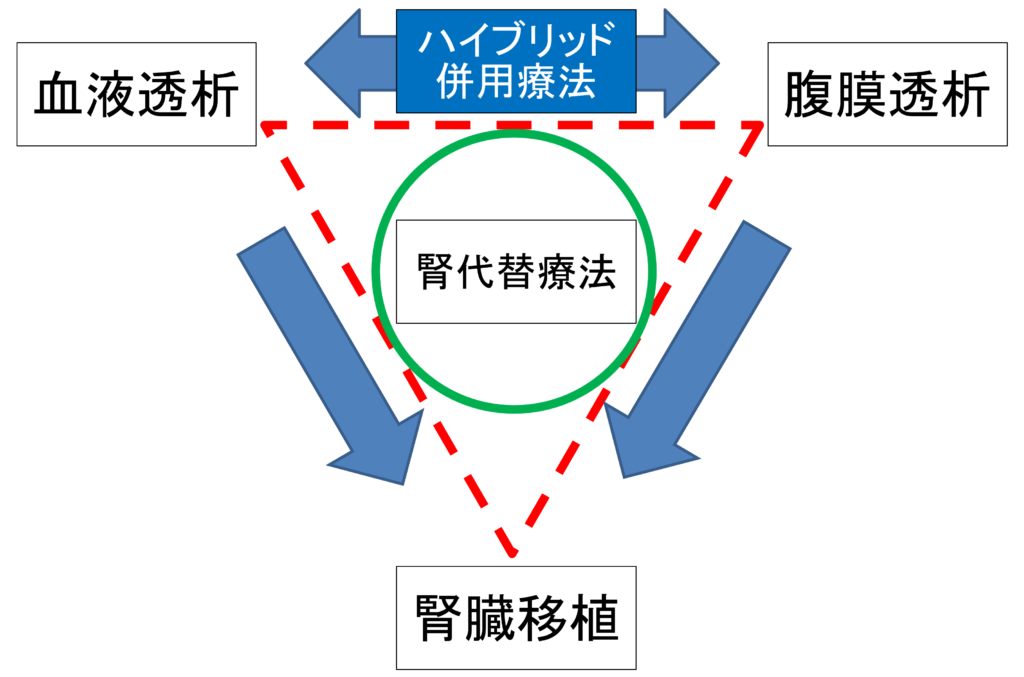
- 腎代替療法は①透析療法と②腎臓移植があります。
- ① 透析は血液透析と腹膜透析があります。
ご自身の生活に合わせて治療法を選択します。 - ② 移植は献腎移植と生体腎移植があります。
献移植には日本臓器移植ネットワークに登録をする必要があります。
透析療法について
正常な腎機能の15%以下になると末期腎不全となります。
腎臓は不可逆的な臓器(元の正常な状態には回復しない)ために、慢性腎臓病が進行し末期腎不全に至ると、尿毒症や高カリウム血症、心不全など重大な問題を引き起こします。そのため、腎代替療法として透析(血液透析・腹膜透析)や移植などが必要となります。
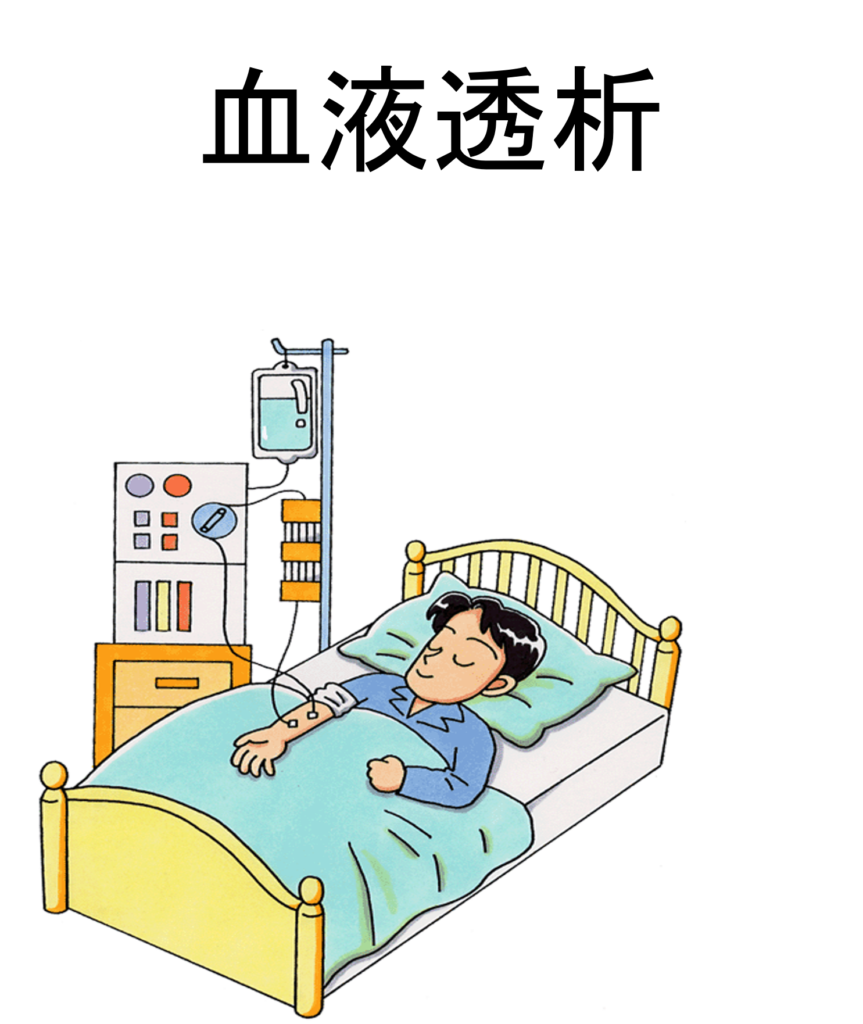
血液透析(HD)について
自身の腎臓の代わりにダイアライザ(透析膜)を介して、血液から老廃物・余分な水分を取り除き、浄化された血液を体内に戻す治療です。その原理は、主に拡散という現象、つまり濃度の高いところから低いところへ物質が移動する現象を利用した治療です。拡散現象の起こりやすい小分子物質(尿素窒素・リン・カリウムなど)の除去に優れた治療です。
血液透析治療に必要な血流量を確保するには、シャント血管を作成する必要があります。
血液透析には、医療施設に行う施設透析と、居宅で行うことのできる在宅血液透析(HHD)に大別されます。
施設透析
医療施設における透析療法では週3回・4時間の治療が一般的ではあります。
患者さんのライフスタイル、体格や水分量、食生活を考慮に入れて透析処方を設定していきます。
時間的制約の大きい治療ではありますが、医療従事者が実施するため、安心して治療をお受け頂くことが可能です。
高度に清浄化された透析液を用いるため、一般的な血液透析のほか、オンラインHDFを行うことも可能です。血液透析に比べ、一般的な透析では除去しきれない老廃物(低中分子蛋白)の除去が可能です。主な効果として、関節痛やかゆみ、透析アミロイドーシス、下肢のムズムズ(レストレスレッグス症候群)などの軽減が期待される治療です。
在宅血液透析
患者さん及び介助者が、医療施設において十分な教育訓練を受けた上で、患者居宅に設置された透析機器を用いて行う血液透析治療です。
施設透析には保険診療における回数制限がありますが、在宅血液透析では回数に制限がありません。
そのため短時間頻回(週6回2時間)透析のようなスタイルが可能です。
施設透析では、ある程度医療機関側の時間に合わせた生活を心がける必要がありますが、在宅血液透析ではご自分のライフスタイルに合わせて透析を実施することが可能です。
在宅血液透析のメリット
- 時間の制約が少ない
- 透析回数・時間を増やすことができる
- 十分な透析量を確保することができ、飲食制限が緩くなる
- 投薬量を減らすことができる
- 合併症が少ない
- 生命予後の改善
在宅血液透析のデメリット
- 自己穿刺
- 介助者が必要、介助者の時間的精神的な負担
- 工事費、月々の光熱費の負担
- 水漏れのリスク
- 透析材料の保管スペースが必要
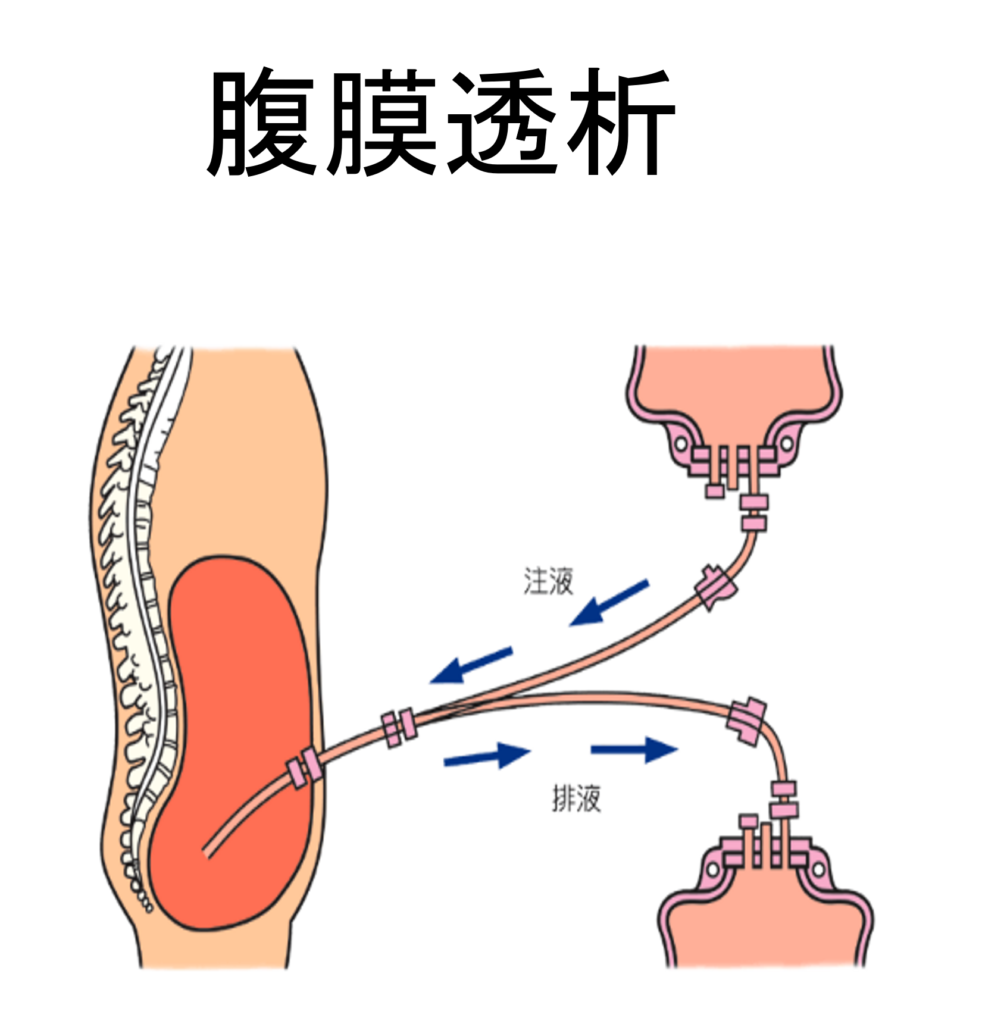
腹膜透析(PD)について
お腹の腹膜に存在する毛細血管と、腹腔に注入した透析液を介して、老廃物・余分な水分を取り出す治療です。ほぼ毎日、睡眠中の時間を用いて透析液を貯留する方法(APD)や日中などに透析液を数回交換する方法(CAPD)などがあります。
自宅で行える治療であり、通院は月1回程度ですので、時間的拘束が少なく、社会的活動を維持することが比較的容易です。
治療開始前には、あらかじめ腹膜透析用のカテーテルを手術で腹腔内に留置しておく必要があります。
腹膜透析の特徴
- 毎日緩やかに透析を行うので、生体的な腎臓の働きに近い透析療法
- 安定した状態であれば受診は月1回程度
- 個人差はありますが、血液透析に比べ導入後の残存腎機能を長く保つことが可能
- 週1回の血液透析を併用する、ハイブリッド透析を行うことも可能
当院の施設透析について
当院では透析用監視装置のうち最新式の多人数用多用途透析装置DCS-200Si及び個人用装置DBB-200Siを使用しています。
各種モニタリング機能を活用して安心安全で正確な透析を提供できるように努めています。 ☞詳しくはクリニック特色ページ(①人工透析内科項)
【循環血液量変化率測定(ΔBV)】
透析治療では血管内から水を取り出し(除水)、血液中の水分を取り除きます。この時、血管から除水された水分を補うように余分な間質液が血管に入ってきます(リフィリング)。除水速度とリフィリング速度の割合により循環血液量の低下が起こり、血圧低下などの諸症状が引き起こされます。
BV計は血液中の水分量減少による血液濃縮をリアルタイムにモニタリングすることが可能です。このモニタリング機能を活用することで、血圧低下を未然に防ぎ、安全な透析を実施することが可能となります。
血液の濃縮率はドライウェイトを決定する指標の一つとしても使用されます。
【バスキュラーアクセス再循環率測定】
バスキュラーアクセスとは、透析に必要なシャント血管などのことです。
再循環とは、何らかの原因により透析されて綺麗になった血液の一部が逆流し、血液ポンプにより吸い出され透析されてしまう現象です。
BV計には再循環率を測定する機能も搭載されています。血液検査のデータ上、綺麗になったと勘違いされがちですが、再循環がひどくなることで透析効率に悪い影響を及ぼします。再循環はシャントの狭窄や、穿刺血管部位が近い場合に発生するため、バスキュラーアクセスの評価の一つとして利用することができます。
【実血流量測定(LDQb)】
血流量は、血液透析治療の効率を上げるために非常に重要な要素です。
血流量は穿刺部やバスキュラーアクセスの状態を非常によく反映します。今までの透析治療では血液回路についているピロー(膨らみ)の状態、バックフロー(逆流)の状態、静脈圧などで感覚的に推測されていたため、スタッフによって評価が分かれるという問題点がありました。
DCS-200Siでは、ガイド付きBVplusによるLDQbのリアルタイム監視を可能にしています。実血流量をリアルタイムにモニタリングすることで、血圧やDWの確認、バスキュラーアクセスの評価、穿刺部位の検討など、安心安全な透析を行う上で必要な、様々なパラメータを検討することが可能です。
【透析量評価】
透析の効率指標として用いられる標準化透析量spKt/Vを測定します。この値を評価することで、しっかり透析を行うことができているかを判断することが可能です。
一般的にspKt/Vを算出するためには前後採血による血液データが必要となりますので、透析ごとに評価することは難しいのが実情です。一方、DCS-200Siでは、透析液排液のUV吸光度変化をモニタリング、推定透析量を透析毎に把握することが可能です。
透析ごとの透析量評価と推定血流量モニタ、バスキュラーアクセス再循環率測定を管理することで、特殊な検査を実施することなく、血管状態の評価をすることが可能です。
透析室における感染予防対策
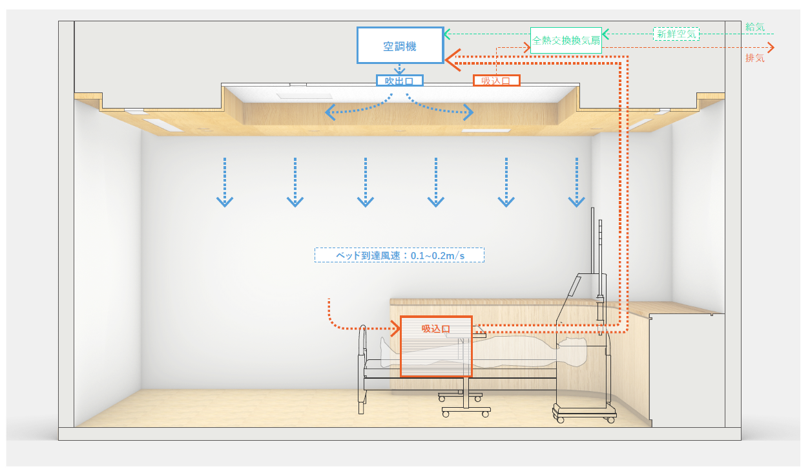
空調・換気システムの特徴
●循環式超低風速空調・換気システム
- 透析ベッド廻りに吸込口、天井に水平気流用吹出口による循環式空調方式により 室内の空気を循環させることで透析室全体に均一な空調室内環境をつくります。
- 特に暖房時は、暖かい空気は天井にたまり、冷たい空気は床にたまります。 足元付近に循環用吸込口を設け暖かい空気を誘引することで温度ムラを軽減し、 均質な温度分布を実現しています。
- 透析ベッド到達風速を人が風を感じない超微風速(0.1~0.2m/s)とした 空調・換気システムを採用しています。
- 空調・換気システムは透析センター区画のみ24時間365日循環式です。
空調・換気システム(個室例)